LASIK
LASIK (акроним Laser-Assisted in Situ Keratomileusis — «лазерный кератомилёз») — современный вид коррекции зрения при помощи эксимерного лазера. Данная операция позволяет исправить различные нарушения зрения: дальнозоркость (до +4,00 диоптрий), близорукость (до −15,00 диоптрий), астигматизм (до ±3,00 диоптрий). Операция выполняется быстро и позволяет вернуть человеку нормальное зрение.
Содержание
История
Первый шаг к процедуре LASIK был осуществлен Хосе Барракером — испанским офтальмологом из Колумбии, который около 1950 года в своей клинике в Боготе разработал первый микрокератом и технику, применяемую для осуществления тонкого среза роговицы и изменения её формы в ходе процедуры, которую он назвал кератомилёз. Барракер также исследовал вопрос о том, какой объем ткани роговицы должен быть оставлен неизменным для сохранения результатов лечения в долгосрочной перспективе.
Идеи Барракера были развиты советским офтальмологом Святославом Федоровым, который в 1970—1980-х годах разработал и широко внедрил в офтальмологическую практику радиальную кератотомию, а также разработал факичные интраокулярные линзы.
В 1968 году в Исследовательском и техническом центре корпорации Northrop в Калифорнийском университете Мани Лал Бхаумиком и группой исследователей был создан первый эксимерный (углекислотный) лазер.
В 1980 году Рангасвами Шринивасана, исследователь IBM Research, обнаружил, что ультрафиолетовый эксимерный лазер может испарять живую ткань с высокой точностью без причинения температурных повреждений окружающей области. Он назвал это явление «аблятивной фотодекомпозицией».
В начале 1980-х годов доктор Стивен Трокель в Колумбийском университете разработал эксимерлазерную радиальную кератотомию; вместе с коллегами он опубликовал несколько статей, описывающих потенциальные преимущества использования эксимерного лазера для абляции роговичной ткани при операциях по коррекции аномалий рефракции (близорукость, дальнозоркость и астигматизм). В 1987 году он провел первую лазерную операцию на глазах пациента.
20 июня 1989 года Голамом Пейманом в США был получен патент № 4840175 на «метод изменения кривизны роговицы» с помощью эксимерного лазера.
В США первые LASIK-операции были сделаны в 1989 году; в целом в западных странах большой вклад во внедрение этой технологии внёс греческий офтальмолог Иоаннис Палликарис. Впоследствии Палликарисом была предпринята попытка улучшить методику LASIK с помощью уменьшения величины роговичного среза; технология получила название Epi-LASIK, указывающее на то, что срез производится на самой поверхности роговицы.
Впервые в мире процедура LASIK была осуществлена в 1988 году в Новосибирске группой врачей под руководством А. М. Ражева и В. П. Чеботарева, внесших большой вклад в исследование лазерных технологий в медицине. Пациентам была выполнена лазерная абляция с использованием экспериментальной модели эксимерного лазера под роговичным лоскутом, выкроенным вручную. О результатах двухлетних наблюдений за результатом своего эксперимента российские ученые сообщили на совместном симпозиуме, проведенном в сентябре 1990 года в Колумбийском университете в США. В 2010 году своем докладе на симпозиуме Европейского общества катарактальных и рефракционных хирургов, посвященном 20-летию методики LASIK, Стивен Трокель вновь обратил внимание зарубежного офтальмологического сообщества на этот весомый вклад российских ученых, малоизвестный на западе.
Совершенствование технологии
Со времен первой операции технология продвинулась. В силу естественного совершенствования приборостроения, развития компьютерной техники, в настоящее время используются более точные и быстрые лазеры, чем в 1990 году и более совершенные приборы для диагностики зрения.
Полностью лазерный LASIK
На смену механическому микрокератому начато применение фемтосекундного лазера, позволяющего создать роговичный лоскут при помощи инфракрасного лазерного луча, при этом получается более тонкий и аккуратный срез. Благодаря этому, LASIK возможен как комбинация механического и лазерного воздействия, так и, в случае применения фемтосекундного лазера — полностью лазерная операция, также называемая Fully Laser LASIK (100 % Laser LASIK или ФемтоSuperLasik). Фемтосекундный лазер — это предсказуемая точность и неограниченные возможности моделирования роговичного лоскута, возможность имплантации интрастромальных колец и послойной пластики роговицы. Лазер позволяет формировать равномерно тонкий, «плоский», роговичный лоскут, полностью контролируя его диаметр, толщину, центровку и морфологию при минимальном нарушении архитектуры стромы и биомеханики роговицы. Во время работы инфракрасный фемтосекундный лазер фокусируется на любой необходимой глубине в слоях роговицы, создавая микроскопические пузырьки в слоях роговицы. Таким образом происходит высокоточное и щадящее расслоение роговичного лоскута. После создания слоя из пузырьков, созданный роговичный лоскут отделяется незначительным механическим воздействием.
Супер LASIK
В научных медицинских публикациях данный термин «Супер Lasik» (именно с приставкой «Супер») не употребляется, официальным медицинским термином не является. Производителями оборудования для лазерной коррекции зрения данный термин также не употребляется. Название «Супер Lasik» получило некоторое распространение в рекламе как российских, так и зарубежных медицинских клиник, по-видимому старающихся привлечь к себе дополнительное внимание за счет «яркой терминологии».
Проведение операции
1 этап — создание роговичного лоскута. Включает использование уникального автоматического микрохирургического инструмента — микрокератома, который открывает доступ к средним слоям роговичной ткани. Эта процедура занимает 2-5 секунд и абсолютно безболезненна. Формируется лоскут в поверхностных слоях роговицы диаметром около 8 мм, но не полностью, а с одной стороны остается прикрепленным к роговице, так что после второй стадии лоскут возвращается на место. Полученный лоскут одинаков по толщине по всей его протяженности. Вместо механического микрокератома возможно также использование фемтосекундного лазера — ещё более щадящего и точного инструмента.
2 этап — непосредственно лазерная коррекция, заключается в использовании управляемого современным компьютером высокоточного эксимерного лазера для создания нового профиля роговицы, чтобы в дальнейшем лучи фокусировались точно на сетчатке глаза. После перепрофилирования поверхности роговицы поверхностный лоскут роговицы, отделённый на первом этапе, возвращается на свое место. Швы при этом не используются, так как лоскут хорошо фиксируется уже через несколько минут после операции за счет слипчивых («адгезивных») свойств основного вещества роговицы — коллагена. При этом высокое качество среза обеспечивает быструю и прочную склейку («адгезию») и лоскут прочно держится на своем месте. В итоге поверхностный защитный слой роговицы практически не повреждается (в отличие от метода ФРК), поэтому пациент не ощущает после операции практически никакого дискомфорта.
Нет никаких швов, рубцов, насечек. Все действия лазера управляются компьютером, в который закладывается программа с данными, рассчитанными индивидуально для каждого пациента, с максимальной точностью определяющая объем лазерной коррекции.
Операция производится под местной анестезией.
Ограничения к лазерной коррекции зрения
- Возраст до 18 лет (это связано с необходимостью полного формирования глазного яблока);
- Беременность и весь период кормления грудью (до восстановления гормонального уровня).
Противопоказания к лазерной коррекции зрения
Абсолютные противопоказания
- Общие:
- Аутоиммунные заболевания (коллагенозы, артриты);
- Первичные и вторичные иммунодефицитные состояния;
- Системные заболевания, влияющие на процессы заживления.
- Со стороны глаз:
- Единственный глаз;
- Толщина роговицы менее 450(440) мкм;
- Глаукома;
- Кератоконус с истончением роговицы;
- Прогрессирующая близорукость;
- Катаракта, независимо от стадии развития;
- Оперированная отслойка сетчатки;
- Herpes simplex и herpes zoster.
В случае прогрессирующей близорукости обычно сначала назначают операцию под названием склеропластика для того, чтобы остановить ухудшение зрения. Склеропластика последнее время применялась редко, но с появлением новых имплантатов из костного коллагена, способных интегрироваться в ткань роговицы, интерес к этой методике снова вернулся.
Относительные противопоказания
- Общие:
- Диабет;
- Наличие кардиостимулятора у пациента;
- Беременность и послеродовой период кормления ребенка (гормональные сдвиги);
- Психозы.
- Со стороны глаз:
- Острые и хронические воспалительные заболевания переднего и заднего отделов глаза, слезоотводящего аппарата;
- Проникающие рубцы роговой оболочки (в оптической зоне);
- Выраженные изменения со стороны глазного дна.
- Изменения сетчатки, которые требуют профилактической лазерной коагуляции.
Осложнения

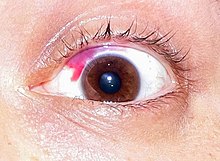
Вероятность того, что пациент будет иметь неразрешённые осложнения после 6 месяцев со дня операции по разным оценкам составляет от 3 % до 6 %. При этом стоит помнить, что LASIK необратим и может иметь результатом отдаленные ослабляющие здоровье осложнения.
Риск того, что пациент будет страдать доставляющими неудобство побочными визуальными эффектами, типа гало, диплопии, потери контрастности зрения и бликов, зависит от корректного учета степени аметропии до лазерной операции. Включение в обязательную предоперационную диагностику аберрометрии и кератотопографии роговицы значительно повысило результативность и стабильность послеоперационных результатов. Большая часть возможных осложнений связана с неадекватной предоперационной подготовкой и неточностью расчета. Возможными осложнениями после LASIK’а могут быть следующие[1]:
- Кератоконус (ятрогенная кератоэктазия). Данное осложнение может проявиться не сразу, а через несколько лет после операции. Срок первичного проявления кератэктазии, когда это состояние подтверждалось клинически, колебался от 1 года до 8 лет, но чаще составлял 3 года, в среднем — 36,4±13,4 мес.
- Вызванный операцией сухой кератоконъюнктивит (синдром «сухого глаза»)
- Гиперкоррекция либо недостаточная коррекция (гипокоррекция)
- Колебания остроты зрения
- Гало вокруг источников света ночью.
- Чувствительность к свету
- Диплопия
- Складки на роговичном лоскуте
- Смещение зоны обработки роговицы
- Инородное тело/тела или жидкость под роговичным лоскутом
- Тонкий роговичный лоскут либо образовавшееся небольшое отверстие
- Вызванный операцией астигматизм
- Эктазия роговицы
- Деструкция стекловидного тела
- Эрозия эпителиальной ткани
- Врастание эпителия роговицы под лоскут — около 1 % случаев, в большинстве своём не требуют хирургического вмешательства
- Заднегиалоидная отслойка
- Осложнения, касающиеся жёлтого пятна
Осложнения, вызываемые LASIK’ом разделили на те, что возникают во время операции, в ранний период после операции и в поздний период после операции:
Другое
LASIK и другие подобные лазерные операции (например, PRK, LASEK и Epi-LASEK) изменяют биомеханические свойства роговицы. Эти изменения мешают точно измерить ваше внутриглазное давление, важное при диагностике глаукомы и её лечении. Изменения также влияют на расчет интраокулярных линз, когда вам оперируют катаракту. Правильные внутриглазное давление и параметры интраокулярных линз могут быть рассчитаны, если вы сможете предоставить медицинские данные о состоянии Ваших глаз до, во время и после операции.
Хотя в технологию LASIK были внесены ряд усовершенствований, имеются свидетельства долгосрочных осложнений. К тому же, остаётся небольшая вероятность возникновения таких осложнений, как замутнённость зрения, гало или блики, и некоторые из них могут оказаться необратимыми, поскольку сама процедура этой лазерной хирургии необратима.
На одном из использовавшихся эксимерных лазеров вероятность осложнений (следует отметить, что про вероятности осложнений в этой сфере офтальмологии можно говорить только в связи с использованием конкретного оборудования (которое на момент публикации может быть уже устаревшим) конкретным офтальмохирургом на конкретной группе пациентов, иначе упоминание вероятностей осложнений легко может быть сродни сравнению вероятности попасть в ДТП на первой модели Форда и последней модели Мерседеса) при операции на жёлтое пятно составляет от 0.2 до 0,3 %. Вероятность отслойки сетчатки оценивается в 0,36 %. Распространённость хороидальной неоваскуляризации оценивается в 0,33 %. Распространённость увеита оценивается в 0,18 % Дополнительные исследования также требуются для оценки риска влияния повышения внутриглазного давления, которое происходит в момент операции, на сохранность слоя нервных волокон сетчатки.
Хотя после LASIK роговица обычно тоньше, так как часть стромы была удалена, хирурги стараются сохранить минимальную допустимую толщину, чтобы избежать риска кератэктазии роговицы. Пониженное атмосферное давление на больших высотах над уровнем моря не оказалось особо опасным для глаз пациентов, перенёсших операцию LASIK. Однако, некоторые скалолазы испытали ухудшение зрения на экстремальных высотах. Нет опубликованных докладов, сообщающих об осложнениях после LASIK во время подводного плавания с аквалангом.
Получены данные о значительном снижении числа роговичных кератоцитов (фибробласт-подобных клеток стромы) после LASIK-терапии.